Gleich vorweg: Es geht hier nicht um eine Impfung gegen Krankheitserreger, die Krebs verursachen können, wie beispielsweise die HPV-Impfung zur Prophylaxe von Gebärmutterhalskrebs oder die Hepatitis-A+B-Impfung, zur Vorbeugung eines Leberkarzinoms. Diese Impfstoffe gibt es bereits seit einigen Jahren und sie zeigen bereits einen deutlichen Rückgang der Krebsraten (Dietz & Wedemeyer, 2021; Niedenzu, 2025). In diesem alexandria erklärt geht es um neue Impfstoffe, die den menschlichen Körper dabei unterstützen sollen, Krebs aktiv zu bekämpfen.
Rückblick: Wie funktionierten noch einmal Impfungen?
Bei den klassischen Impfungen, die alle Kinder vernünftiger Eltern erhalten , werden dem Immunsystem Teile eines Virus oder abgetötete Viren „präsentiert“. Darauf reagiert es mit der Produktion passender Antikörper. Diese Antikörper verbleiben dann in der Blutbahn und können den echten Virus erkennen und bekämpfen, sobald dieser einzudringen versucht. Diese „Gedächtniszellen“ halten in manchen Fällen ein Leben lang (z.B. Mumps-Masern-Röteln – Impfung), in anderen Fällen muss dem Gedächtnis des Immunsystems mit einer Auffrischungsimpfung auf die Sprünge geholfen werden (z.B. bei der Zeckenschutzimpfung zum Schutz vor FSME).
Wo ist der Zusammenhang mit Krebs?
Unser Immunsystem kämpft nicht nur jeden Tag gegen Tausende von Viren, Millionen von Bakterien und zahlreiche Pilze, sondern auch gegen unsere eigenen Körperzellen. Jeden Tag teilen sich unsere Zellen unzählige Male und in einigen Fällen entstehen dabei mutierte Zellen, die dazu neigen, sich zu schnell zu teilen und umliegende Zellen zu verdrängen (Krebszellen). Diese Krebszellen werden im Idealfall vom Immunsystem erkannt und sofort aussortiert. Somit verhindert es immer wieder, dass wir an Krebs erkranken. Doch manchmal versagt das Immunsystem und erkennt die mutierten Zellen nicht - oder diese tarnen sich zu gut.
Schon seit Jahren werden sogenannte Immuntherapien in der Krebsbehandlung eingesetzt. Dabei wird die Funktion des Immunsystems genutzt, um mutierte Zellen zu bekämpfen und Krebszellen aktiv anzugreifen. Diese „Krebsimpfstoffe“ (englisch: cancer vaccines) sollen das Immunsystem darin unterstützen Krebszellen zu erkennen, damit diese direkt angegriffen werden können. Hierfür werden krebsspezifische Antigene oder DNA-Abschnitte verabreicht. Dann kann das Immunsystem den „Feind“ erkennen und bekämpfen.
Bei Antigenen handelt es sich meist um Proteine oder Kohlenhydrate, die vom Immunsystem als körperfremd erkannt werden. Sie befinden sich auf Viren, Bakterien, Pilzen oder auch körpereigenen Krebszellen. Diese Antigene lösen in der Regel eine Antwort unseres Immunsystems aus. Unsere Antikörper binden an diese Antigene um diese zu neutralisieren oder zu markieren, damit andere Immunzellen sie beseitigen. Diese Antikörper werden von unseren Zellen des Immunsystem gebildet.
Für die meisten von uns gehören Impfungen gegen Viren zum Alltag. Bald soll es auch Impfungen gegen bestimmte Krebsarten geben.
Wie können die richtigen Antigene und DNA-Abschnitte für die Impfung bestimmt werden?
In der Regel trägt jede einzelne Krebszelle mehrere Mutationen in ihrer DNA. Ohne diese Mutationen wäre sie niemals zu einer Krebszelle herangewachsen. Es gibt Mutationen, die bei vielen Krebsarten vorkommen, und solche, die sehr spezifisch für eine bestimmte Tumorart sind. Im klinischen Alltag werden die Zellen bei jeder Tumorentfernung oder Probenentnahme auf eben jene Mutationen untersucht, um zu bestimmen, mit welcher Krebsform genau man es zu tun hat. So weiß man auch, welche spezifischen Mutationen die vorliegenden Krebszellen in sich tragen.
Bei der „Krebsimpfung“ werden diese identifizierten Abschnitte der Tumor – DNA als mRNA (messenger – engl. für Botenstoff – RNA) verpackt und so dem Immunsystem in Form eines Impfstoffs präsentiert (Standard-Podcast, 2025). Bei wem jetzt Erinnerungen aufkommen: genau diese mRNA – Impfstoffe wurden erstmals weltweit bekannt, als mit ihrer Hilfe Impfstoffe gegen das Virus SARS-CoV-2 hergestellt wurden.
Ab Verabreichung der „Spritze gegen Krebs“ sollte das Immunsystem die Tumorzellen erkennen und bekämpfen können – im gesamten Körper. Das bedeutet: auch Metastasen (bösartige Zellen, die sich in anderen Organen niederlassen und dort gedeihen) werden ebenfalls angegriffen.
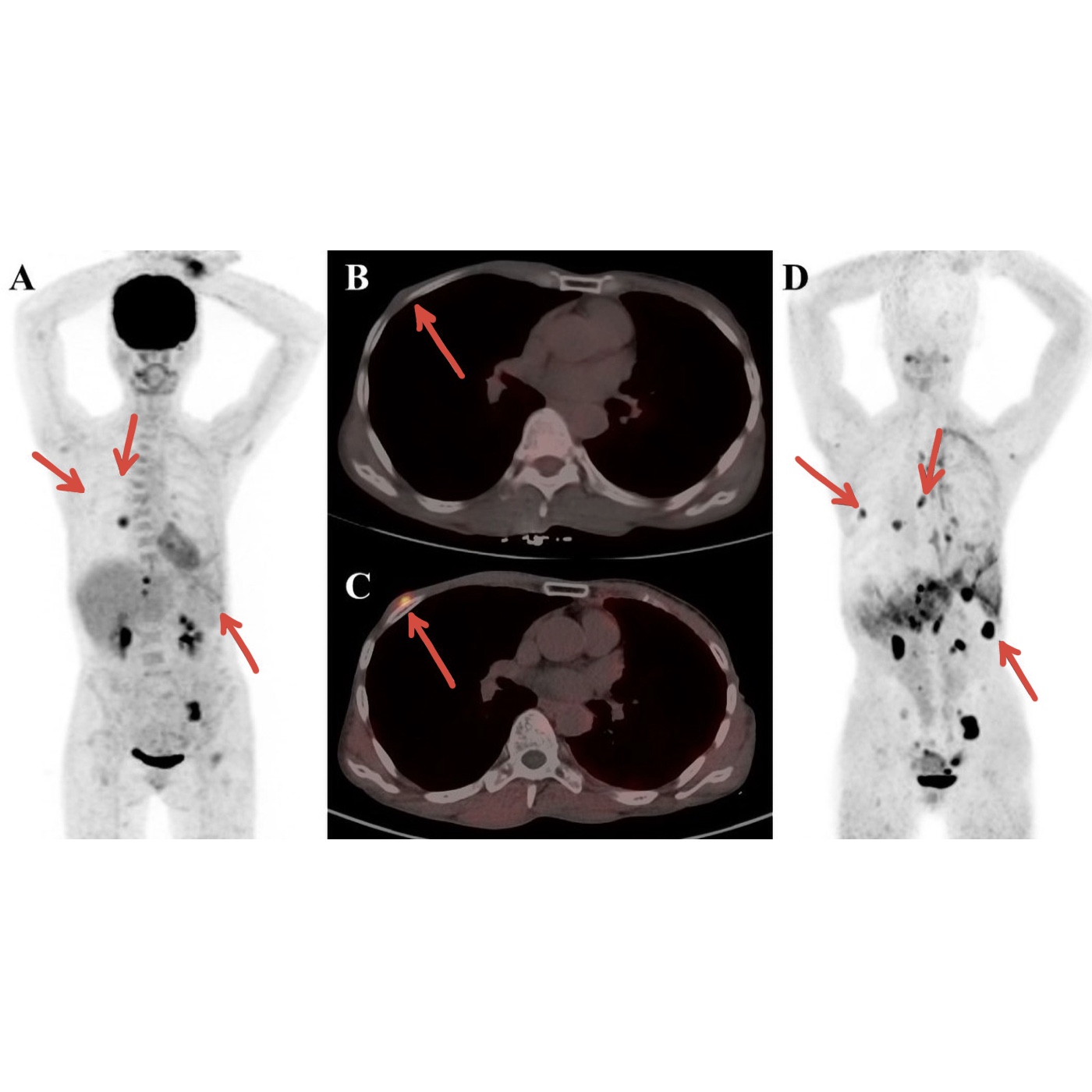
Mit Hilfe der PET-CT - Untersuchungen können Metastasen sichtbar gemacht werden. Gehören diese dank der Spritze gegen Krebs bald der Vergangenheit an?
Erinnert Ihr euch noch an die Gedächtniszellen? Diese merken sich die Eigenschaften des „Feindes“, also der Tumorzelle. Kommt es dann zu einem Rezidiv (d.h. die Krebszellen vermehren sich erneut, nachdem sie bereits nicht mehr nachweisbar waren), können diese Gedächtniszellen aktiv werden und den Krebs erneut bekämpfen.
Funktioniert die Spritze gegen Krebs schon in der Praxis?
Kurz gesagt: Nein. Es gibt zwar bereits einige laufende Forschungsprojekte zu bösartigen Krebsarten (Sheikhlary et al., 2024), da die Entwicklung von mRNA-Botenstoffen in den letzten Jahren große Fortschritte gemacht hat. Dennoch müssen stets sehr spezifische Mutationen nachgewiesen und genutzt werden, damit wirklich nur die Tumorzellen und nicht auch gesunde Zellen angegriffen werden. Dies ist im jetzigen Entwicklungsstadium noch nicht gewährleistet. Diese fehlende Differenzierung ist auch der Grund für die zahlreichen Nebenwirkungen einer „klassischen“ Chemotherapie. Dabei werden meist sämtliche sich schnell teilenden Zellen angegriffen. Da sich Tumorzellen in der Regel schneller und häufiger teilen (unregelmäßiges Wachstum), gehen diese zuerst zugrunde. Doch auch gesunde Körperzellen werden angegriffen. Dadurch treten die bekannten Nebenwirkungen (Haarverlust, Übelkeit, Erbrechen und Blutarmut) auf.
Gibt es schon bekannte Nebenwirkungen?
Da es noch keine zugelassenen Wirkstoffe gibt, können mögliche Nebenwirkungen noch nicht abgeschätzt werden. Bei bereits etablierten Immuntherapien gegen schwarzen Hautkrebs kann es, wie bei anderen Immuntherapien, zu milderen Nebenwirkungen wie Lymphknotenschwellungen, grippeähnlichen Symptomen, erhöhten Leberwerten und Hautausschlägen kommen. Es gibt jedoch auch schwere Nebenwirkungen wie Leber- oder Nierenversagen (Ralli et al., 2020), sowie autoimmunbedingte Entzündungen, bei denen der Körper sich selbst angreift (z.B. Autoimmun-Diabetes durch Angreifen der Bauchspeicheldrüse), die einen Therapieabbruch erforderlich machen. Insgesamt versprechen sich Mediziner:innen jedoch eine deutlich bessere Heilungsrate und eine geringere Zahl an Nebenwirkungen als bei bisherigen Therapien.
Die klassische Chemotherapie wird leider noch nicht allzu bald ersetzt werden, denn die Impfstoffe gegen Krebs werden noch entwickelt und auf ihre Wirksamkeit überprüft. Es handelt sich also noch um Zukunftsmusik, die aber mit jedem Tag ein wenig klarer zu hören ist.
Der Standard (2025). Kommt eine Impfung gegen Krebs? Podcast vom 4. August 2025. https://www.derstandard.de/story/3000000282190/kommt-eine-impfung-gegen-krebs
Dietz, C. A., & Wedemeyer, H. (2022). Rolle der Hepatitis-B-Impfung in der Prävention des hepatozellulären Karzinoms. Der Onkologe, 28(1), 15-22.
Niedenzu, Sophie (2025). HPV-Impfung: Beeindruckende Performance. Österreichische Ärztezeitung. Verlagshaus der Ärzte – Gesellschaft für Medienproduktion und Kommunikationsberatung GmbH. veröffentlicht am 10.03.2025 unter: https://aerztezeitung.at/2025/oaz-artikel/aktuelles-aus-der-oeak/hpv-impfung-beeindruckende-performance/https://aerztezeitung.at/2025/oaz-artikel/aktuelles-aus-der-oeak/hpv-impfung-beeindruckende-performance/
Ralli, M., Botticelli, A., Visconti, I. C., Angeletti, D., Fiore, M., Marchetti, P., ... & Greco, A. (2020). Immunotherapy in the treatment of metastatic melanoma: current knowledge and future directions. Journal of immunology research, 2020(1), 9235638.
Sheikhlary, S., Lopez, D. H., Moghimi, S., & Sun, B. (2024). Recent findings on therapeutic cancer vaccines: an updated review. Biomolecules, 14(4), 503.

.jpg)